美国加州生殖中心:PGT技术-阻挡基因遗传病的“守门人”
近一条关于染色体为XYY胎儿去留的视频备受关注,于是网友纷纷开始讨论目前可实现优生优育的技术手段究竟有哪些?实际应用的情况又是怎样的?
目前,美国第三代试管技术正是针对人体23对染色体进行筛查,终获得染色体正常的胚胎进行移植,以提升移植成功率和宝宝活产率的技术。然而由于技术的专业性较强,很多人对这项技术的优势以及PGS?PGD?PGT-A?PGT-M?PGT-SR这类专业术语的区分和适用范围深感困惑,今天美国加州生殖中心将在本篇为各位深度解析。
其实“第三代试管婴儿”是一个俗称,以往的学名叫做“胚胎植入前遗传学诊断”,是对有遗传风险的染色体病和基因病的父母,进行胚胎学的遗传学诊断,简称“PGD”。随着技术的发展,PGD技术开始用于改善试管婴儿的成功率,对“正常”父母的胚胎进行筛查,即“植入前胚胎非整倍体筛查”,简称“PGS”。

“PGD”中的“D”代表“诊断”,但用临床术语“诊断”来描述胚胎检测,太过绝对显的不太准确,而且不能区分检测的具体内容和不同的适应症。“S”代表“筛查”,命名太笼统,为了更好的国际交流和学术研讨,2017年美国生殖医学学会(ASRM)、欧洲人类生殖和胚胎学会(ESHRE)等国际学术组织共同发出倡议,建议采用新的术语来描述“第三代试管婴儿”,即“Preimplantation Genetic Testing”,简称“PGT”即“胚胎植入前遗传学检测”。“PGT”中的“T”代表“检测”,相对于“D(诊断)”或者“S(筛查)”更加严谨和准确。但是,单纯用“T”同样不能区分“第三代试管婴儿”的不同适应症。于是为了在名称上能够直观的区别PGT的不同适应症,分别采用3种不同的字母来区分,即:PGT-A、PGT-M、PGT-SR。

(1)PGT-A:即胚胎染色体非整倍体筛查技术,其临床意义在于对23对染色体数目进行筛查,排除三体或者单体,数量异常导致的遗传病,典型的如21三体即唐氏综合症、18三体、 13三体综合症、 5p综合症、两性畸形等,目的在于提高胚胎活产率,降低不良妊娠,以及预防生育染色体数目异常的子代,相当于原有的PGS技术,是第三代试管婴儿的基础技术,默认的检查选项,广泛适合于有需求的准父母。
(2)PGT-M:即胚胎单基因遗传疾病诊断技术,其临床意义在于检测胚胎是否携带某些可导致单基因疾病的突变基因,目的在于靶向阻断单基因遗传疾病,相当于原有的PGD技术中检测胚胎单基因疾病的部分,主要适用于准父母任一方已检出有显性基因疾病,或双方基因有隐性携带重合问题;患者是X连锁病症的携带者(例如Duchenne肌肉萎缩症);尤其是单基因遗传病如红绿色盲、白化病,孟德尔遗传病等。目前,它的应用内涵也有进一步的延伸,如HLA配型选择、肿瘤易感基因剔除等。
(3)PGT-SR:即胚胎染色体平衡易位筛查技术,其临床意义在于检测胚胎是否存在倒位、平衡易位、罗氏易位等染色体结构异常问题,目的是区分平衡易位携带和染色体结构正常的胚胎,阻断染色体结构异常的遗传。相当于原有PGD技术中检测胚胎染色体结构异常的部分;适用于夫妻双方或之一存在染色体结构异常者。
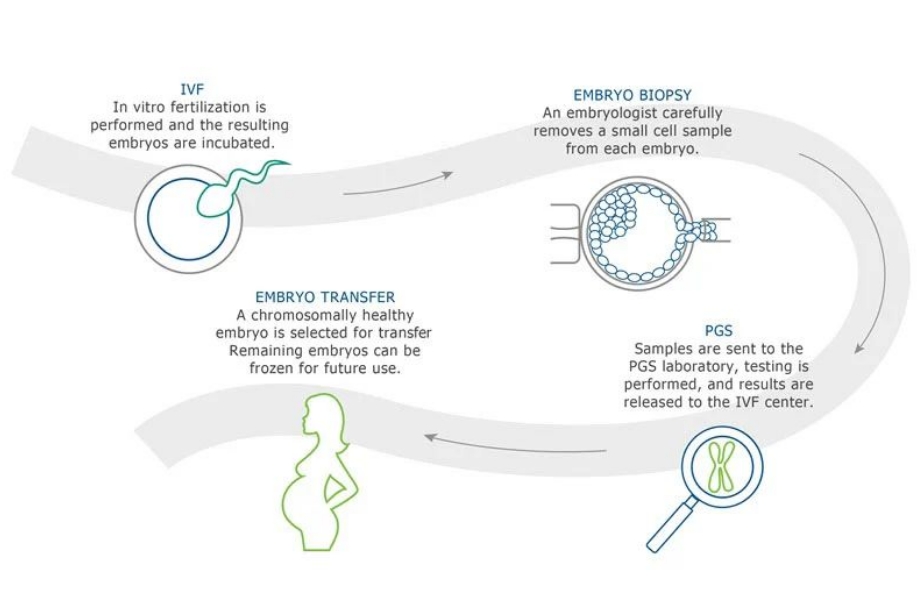
通过以上介绍我们了解到,其实PGT是“第三代试管婴儿”技术的新名称,其中包含的PGT-A、PGT-M、PGT-SR这三个子类型,是在第二代试管婴儿技术(ICSI)的基础上,对体外受精获得的胚胎进行遗传学检测,阻断特定染色体病或单基因病向子代传递,从源头上进行出生缺陷干预,避免孕妇产前诊断因胎儿异常反复引产的痛苦,实现优生优育,提高IVF的成功率。
在美国加州生殖中心,移植前会默认对胚胎进行PGT-A即PGS筛查,只有通过PGT-A筛查的胚胎才能被列为移植候选胚胎。对于父母双方基因报告有提示基因问题的,则会在专业的遗传基因学家指导下,根据不同基因情况进行PGT-M或PGT-SR检测,以确保排除植入携带遗传疾病及染色体异常的胚胎。
美国加州生殖中心温馨提醒您:如果患者有单基因疾病生育史或不良孕史,任意一方患有常染色体显性疾病,或家族有已知的基因遗传疾病。建议夫妻双方在IVF前进行基因检测,既要排除双方在隐性遗传病携带点位上重合的可能,也要为已知基因缺陷情况下后续胚胎的检测提供准确的方向,降低误诊漏诊的风险。













