三代试管成功率关键因素:胚胎质量与子宫环境如何影响结果?
三代试管婴儿技术(PGT)通过胚胎植入前遗传学检测,为遗传疾病防控和高龄生育难题提供了突破性解决方案。然而,其成功率并非由单一因素决定,胚胎质量与子宫环境作为两大核心变量,直接影响着床率与活产率。本文将从医学机制与临床数据出发,解析这两大因素如何塑造三代试管的终结果。

一、胚胎质量:基因完整性与发育潜能的双重考验
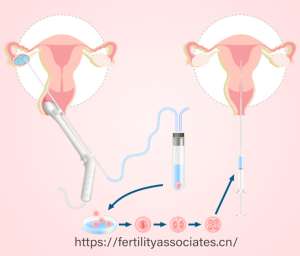
胚胎质量是三代试管成功率的基石,其核心指标包括染色体正常率与形态学评分。临床数据显示,染色体异常是导致胚胎着床失败与早期流产的首要原因。例如,35岁以下女性胚胎染色体异常率约为30%,而40岁以上女性这一比例飙升至60%-80%。三代试管通过PGT-A技术筛选染色体正常的胚胎,可将临床妊娠率从自然周期的20%-30%提升至60%-75%,但若可用胚胎数量不足或质量较差,成功率将显著下降。
胚胎形态学评分则是评估发育潜能的直观指标。优质胚胎需满足以下条件:
细胞数量与均一性:第3天胚胎应包含6-8个细胞,且细胞大小均匀;
碎片率:碎片占比低于10%的胚胎成功率更高;
囊胚形成能力:第5-6天形成的囊胚着床率比早期胚胎高20%-30%。
日本山下湘南梦医院的研究进一步揭示,胚胎培养液中的去甲肾上腺素浓度可作为质量评价指标,浓度适中的胚胎移植后妊娠率提升15%。这一发现印证了胚胎代谢活性与发育潜力之间的关联。
二、子宫环境:胚胎着床的“土壤”与“气候”
子宫环境是胚胎着床的物理与生化基础,其核心要素包括子宫内膜厚度、容受性及免疫状态。
子宫内膜厚度:8-12mm被视为“黄金区间”。厚度低于7mm时,胚胎着床率下降40%,而厚度超过14mm可能伴随息肉或增生,同样影响成功率。
子宫内膜容受性:指子宫内膜允许胚胎黏附、侵入并诱导血管形成的短暂窗口期。通过ERA(子宫内膜容受性分析)技术检测,可精准定位移植时间,使反复失败患者的妊娠率从20%提升至60%。
免疫微环境:子宫内膜中的自然杀伤细胞(NK细胞)比例异常可能导致胚胎排斥。临床通过免疫调节治疗(如静脉注射免疫球蛋白)可使免疫性不孕患者的活产率提高25%。
子宫结构异常亦不容忽视。宫腔粘连、子宫肌瘤或先天性畸形(如双角子宫)会显著降低成功率。例如,黏膜下肌瘤患者移植后妊娠率仅为无肌瘤者的1/3,需通过宫腔镜手术矫正后再行移植。
三、临床策略:优化胚胎与子宫的协同效应
针对胚胎质量与子宫环境的交互影响,临床采用以下策略提升成功率:
个性化促排方案:根据卵巢储备功能调整药物剂量,避免过度刺激导致卵子质量下降;
囊胚培养与PGT-A联用:延长培养时间至囊胚期,结合遗传学检测筛选优胚胎;
子宫内膜预处理:对薄型子宫内膜患者采用雌激素治疗、宫腔灌注粒细胞集落刺激因子(G-CSF)或干细胞疗法;
免疫调节干预:对反复流产患者进行免疫筛查,针对性使用糖皮质激素或抗凝药物。
结语
胚胎质量与子宫环境如同三代试管成功的“双引擎”,任何一方的缺陷均可能导致治疗失败。随着基因编辑、AI胚胎评分及子宫内膜再生技术的突破,未来三代试管的成功率有望突破80%。然而,患者仍需理性看待技术局限,通过孕前调理、疾病治疗及心理干预等综合措施,为胚胎着床创造佳条件。