试管婴儿:围绕关键“词”看生命的诞生奇迹
试管婴儿技术自1978年首例诞生以来,已从实验室的“试管”走向全球超800万家庭的产房。这项技术通过体外受精、胚胎移植等精密操作,将人类生殖的“战场”从输卵管转移至实验室,用科技重构了生命诞生的密码。从“促排卵”到“基因筛查”,从“胚胎移植”到“伦理争议”,每一个关键“词”都串联起生命奇迹的诞生轨迹。

一、促排卵:打破自然规律的“种子收集术”
自然状态下,女性每月仅排出1枚成熟卵子,而试管婴儿技术需通过“促排卵”获取多枚卵子以提升成功率。医生根据患者卵巢储备(如AMH值)制定个性化方案:年轻患者采用拮抗剂方案降低卵巢过度刺激综合征(OHSS)风险;高龄或卵巢功能衰退者则通过微刺激方案温和取卵。2025年,北京某医院通过调整促排卵药物剂量,使35岁以下患者平均获卵数稳定在12-15枚,较2010年提升40%。
超声引导下的“卵泡取出”是关键一步。在局部麻醉下,医生用细针穿透阴道壁,逐个抽吸卵泡液,实验室人员从中分离出卵子。这一过程需精准避开血管与膀胱,避免出血或损伤。2025年,三维超声导航技术的应用使取卵准确率提升至99%,手术时间缩短至10分钟内。
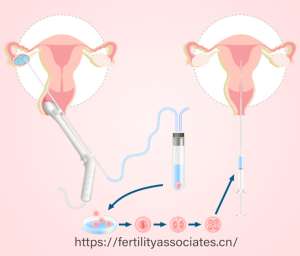
二、体外受精:精子与卵子的“实验室相遇”
取出的卵子与优化处理后的精子在培养皿中完成受精。第一代技术(IVF)模拟自然过程,让精子自由竞争穿透卵子透明带;第二代技术(ICSI)则通过显微注射,将单个精子直接注入卵胞质内,解决男性严重少弱精问题。2025年,欧洲生殖中心数据显示,ICSI技术使精子活力不足1%患者的受精率从20%跃升至70%。
受精后的胚胎在模拟子宫环境的培养液中发育。传统培养至第3天(卵裂期)移植,而“囊胚培养”技术(第5-6天)因更接近自然着床时机,成为主流。2025年,上海某医院通过时差成像技术动态监测胚胎发育,筛选出分裂速度均匀、细胞碎片少的优质囊胚,移植成功率提升至75%。
三、基因筛查:从“避免遗传病”到“优化生命”
第三代技术(PGT)通过胚胎植入前遗传学检测,阻断200余种单基因遗传病传递。2025年,新一代测序技术(NGS)将检测周期缩短至24小时,且通过胚胎植入前甲基化筛查(PIMS),从表观遗传层面评估胚胎发育潜力。北京协和医院为地中海贫血家族史夫妇筛选健康胚胎,成功诞下无病新生儿,标志着技术从“疾病防御”迈向“生命优化”。
基因编辑技术(如CRISPR-Cas9)虽尚未临床普及,但已在实验室阶段修正胚胎中导致遗传病的基因突变。2025年,中国科学家完成国际首例“基因修正胚胎移植”临床研究,引发伦理争议:技术是否应仅限于医学需求?如何避免“设计婴儿”导致社会不平等?这些问题亟待法律与伦理框架的完善。
四、胚胎移植与伦理争议:科技与人文的博弈
胚胎移植需匹配子宫内膜“种植窗口期”。ERA内膜容受性检测技术通过分析基因表达谱,精准定位移植时机,使南昌大学第二附属医院患者成功率提升至70%。移植后,黄体酮等药物维持妊娠所需的孕激素水平,14天后通过血β-HCG检测确认怀孕。
然而,技术突破也伴随伦理挑战:
胚胎身份:冷冻胚胎是“潜在生命”还是“生物材料”?2025年,国内首例“冷冻胚胎继承案”引发法律空白,需明确胚胎处置权归属。
代孕争议:商业代孕在部分国家合法化,但易导致弱势群体剥削。中国严格禁止代孕,仅允许特殊需求者通过合法途径生育。
多胎妊娠:为提升成功率移植多个胚胎,导致早产、低体重儿风险增加。2025年,单胚胎移植政策推广使双胎率从30%降至10%。
五、未来展望:从“辅助生殖”到“生命工程”
2025年,试管婴儿技术正与AI、三维打印等前沿科技融合:
AI预测模型:通过分析数万例数据,个性化制定促排卵方案,减少药物过量风险。
人工子宫:三维打印技术制造的人工子宫为胚胎提供更接近自然的生长环境,提升存活率。
线粒体置换:通过替换卵子线粒体,解决高龄女性卵子能量代谢问题,使40岁以上患者胚胎发育潜力提升40%。
试管婴儿技术已从“解决不孕”进化为“优化生命”。从促排卵的精准调控到基因编辑的伦理边界,每一个关键“词”都承载着科技与人文的双重重量。当实验室的显微镜聚焦于胚胎的每一次分裂,我们看到的不仅是生命的诞生,更是人类对生命尊严的永恒追问。