三代试管婴儿:从基因筛查到优生优育的跨越式突破
在生殖医学领域,三代试管婴儿技术(PGT,胚胎植入前遗传学检测)的诞生标志着人类对生命起源的干预从“自然选择”迈向“精准筛选”。这项技术通过基因层面的深度解析,不仅为遗传病家庭带来了生育健康后代的希望,更在优生优育层面实现了革命性突破。

技术原理:基因筛查的“显微镜”
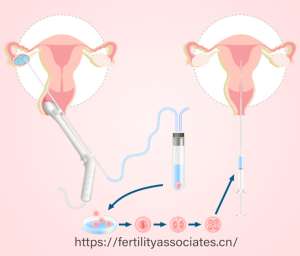
三代试管婴儿的核心在于胚胎移植前的遗传学检测。当体外受精的胚胎发育至囊胚阶段(第5-6天),医生会通过显微操作技术提取少量滋养层细胞,利用新一代测序技术(NGS)对胚胎的染色体数目、结构及单基因进行全面分析。这一过程如同为胚胎安装了一台“基因显微镜”,可精准识别出携带遗传缺陷的胚胎,筛选出染色体正常、基因健康的胚胎进行移植。
以地中海贫血为例,若父母均为携带者,自然受孕时胎儿有25%的概率患病。而三代试管技术可通过PGD(植入前单基因病诊断)检测胚胎是否携带致病基因,将健康胚胎的筛选成功率提升至99%以上,彻底阻断遗传链。
临床突破:从“能生”到“优生”的跨越
高龄女性的生育曙光
35岁以上女性卵子质量显著下降,染色体异常风险随年龄增长激增。数据显示,40岁女性胚胎染色体异常率高达60%,而三代试管通过PGS(植入前染色体筛查)技术,可将高龄群体移植成功率从传统试管的20%提升至50%-60%。例如,一位42岁女性通过三代试管筛选出唯一一枚正常胚胎,成功诞下健康婴儿。
反复流产的“终结者”
连续两次及以上自然流产中,约50%与胚胎染色体异常相关。三代试管技术通过排除异常胚胎,显著降低流产风险。北京某三甲医院数据显示,接受PGS检测的反复流产患者,妊娠成功率提升至78%,流产率降至8%以下。
遗传病的“防火墙”
全球已知单基因遗传病超8000种,如血友病、囊性纤维化等。三代试管通过PGD技术可针对特定致病基因进行精准筛查。例如,一对携带脊髓性肌萎缩症(SMA)基因的夫妇,通过三代试管筛选出未携带致病基因的胚胎,成功生育健康宝宝。
技术挑战与伦理边界
尽管三代试管技术优势显著,但其发展仍面临挑战:
技术局限性:NGS检测虽精度高,但仍存在微小片段缺失或新发突变的漏诊风险;胚胎活检可能对胚胎发育潜力产生0.1%-0.5%的影响。
伦理争议:技术扩展可能引发“设计婴儿”争议,如非医学需要的性别选择。我国严格禁止此类行为,仅允许在伴性遗传病等特殊情况下进行性别筛选。
成本门槛:单周期费用约10-20万元,且需多次尝试,对普通家庭构成经济压力。不过,北京等地已将基因检测纳入医保,单周期报销比例达60%,显著降低患者负担。
未来展望:技术普惠与生命尊严的平衡
随着AI辅助胚胎评估系统、无创胚胎检测技术的突破,三代试管将向更精准、更安全的方向发展。例如,泰国2025年应用的NGS技术已实现单碱基突变检测,检测范围覆盖200余种遗传病。与此同时,社会需加强伦理规范建设,确保技术服务于“优生优育”而非“人为选择”。
三代试管婴儿技术不仅是生殖医学的里程碑,更是人类对生命质量追求的体现。它以科学之名,为无数家庭点亮了希望之光,而如何平衡技术进步与伦理底线,将是未来永恒的命题。