试管婴儿技术全攻略:从了解到了解成功
试管婴儿技术(体外受精-胚胎移植,IVF-ET)自1978年首例成功案例诞生以来,已发展为全球数百万家庭实现生育梦想的核心手段。这项技术通过人工干预突破自然生殖限制,为输卵管堵塞、男性少弱精症、遗传疾病携带者等群体打开了一扇“生命之窗”。本文将从技术原理、流程、成功率影响因素及注意事项等方面,系统解析试管婴儿技术的全貌。

一、技术原理与分代:精准匹配生育难题
试管婴儿技术通过人工模拟自然受孕环境,将卵子与精子取出体外完成受精,形成胚胎后移植回子宫。根据技术迭代,可分为三代:
第一代(常规IVF):针对女性因素不孕,如输卵管堵塞、排卵障碍等。通过促排卵药物获取多枚卵子,与精子在培养皿中自然结合,形成胚胎后移植。例如,一名因输卵管结核导致双侧堵塞的32岁女性,经第一代技术成功诞下健康婴儿。
第二代(ICSI):破解男性不育难题。对于严重少弱精症患者,医生通过显微操作将单个精子直接注入卵子,使受精率从传统方法的10%提升至70%以上。2024年临床数据显示,ICSI技术已帮助全球超200万男性实现父亲身份。
第三代(PGT):阻断遗传病代际传递。在胚胎移植前,取3-5个细胞进行基因检测,筛查染色体异常或单基因病。以地中海贫血为例,携带者夫妇通过PGT技术生育健康婴儿的概率从25%提升至98%。
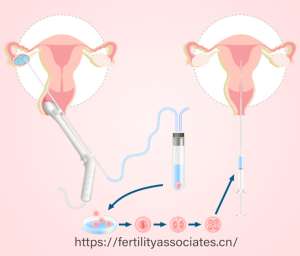
二、技术流程:从检查到妊娠的精密闭环
试管婴儿技术流程包含八大核心环节:
前期检查:夫妇双方需进行全面体检,包括精液常规、阴道分泌物、性激素六项等,评估生育能力。例如,南昌大学第二附属医院为一名系统性红斑狼疮(SLE)患者制定个体化方案前,联合风湿免疫科、产科进行多学科会诊。
促排卵:通过药物刺激卵巢,使多个卵泡同步发育。例如,一名39岁多囊卵巢综合征患者采用拮抗剂方案,使用促性腺激素3000IU,终获卵28枚。
取卵与取精:在局部麻醉下,经阴道穿刺取出成熟卵子;男性通过自慰或外科手术取精。
体外受精:将精子与卵子共培养18小时,形成受精卵。
胚胎培养:受精卵在模拟子宫环境的培养液中发育3-5天,形成囊胚或卵裂期胚胎。
胚胎移植:根据患者情况选择新鲜周期或冷冻周期移植。例如,上述SLE患者因获卵数较多,选择全胚冷冻以降低卵巢过度刺激综合征(OHSS)风险。
术后检查:移植后14天通过血HCG检测确认妊娠,30天后通过超声观察胎心。
保胎与产检:移植后需补充黄体酮,并定期进行产前检查,确保母婴健康。
三、成功率影响因素:科学应对生育挑战
试管婴儿成功率受多重因素影响,需针对性优化:
年龄:女性年龄是关键变量。35岁以下女性单周期成功率达60%-70%,而40岁以上者骤降至20%左右。卵巢储备功能(AMH值)低于1.1ng/ml的女性,需采用微刺激方案或卵巢组织移植提升获卵数。
胚胎质量:囊胚培养(第5-6天胚胎)比卵裂期胚胎移植成功率提高15%-20%;时差培养箱通过连续监测胚胎发育动态,筛选出更具潜力的移植对象。
子宫环境:子宫内膜过薄、息肉或肌瘤会影响胚胎着床。例如,宫腔镜下子宫内膜息肉切除术可提升成功率30%。
心理状态:长期焦虑会使胚胎着床率降低30%。多家生殖中心引入心理咨询师,通过认知行为疗法帮助患者缓解压力。
四、注意事项:细节决定成败
试管婴儿治疗周期长、环节多,需严格遵循以下原则:
健康管理:治疗期间需戒烟戒酒,避免熬夜和剧烈运动。例如,移植后需静卧48小时,避免起床、翻身或体力劳动。
饮食调整:增加绿色蔬菜、水果、高蛋白食品摄入,避免生冷、辛辣食物。例如,一名SLE患者在治疗期间通过补充蛋白质和维生素,成功维持病情稳定。
用药规范:所有药物需在医生指导下使用,避免自行调整剂量。例如,促排卵药物需根据卵泡发育情况动态调整,防止OHSS发生。
经济与时间规划:单周期费用约3万-10万元,且需多次尝试。患者需提前评估经济能力,并预留2-3个月治疗时间。
五、未来展望:科技与人文的深度融合
随着单细胞测序、人工智能等技术的融合,试管婴儿技术正迈向4.0时代:
AI辅助决策系统:通过分析百万级临床数据,AI可预测患者对促排卵方案的反应,定制个性化用药剂量,将OHSS发生率从15%降至3%以下。
子宫内膜菌群调控:新研究发现,子宫内膜微生物组成影响胚胎着床。通过益生菌干预改善宫腔环境,或成为提升成功率的新方向。
跨学科协作网络:生殖医学与遗传学、内分泌学、心理学等学科深度交叉,形成覆盖“孕前-孕期-产后”的全周期管理体系。
试管婴儿技术不仅是医学的胜利,更是人类对生命尊严的守护。从1978年“试管里的小生命”到如今精准医疗的典范,这项技术始终在科学探索与伦理约束间寻找平衡点。对于每一个渴望成为父母的人而言,它不仅是技术的选择,更是爱的延续——让生命在科技的光照下,绽放出温暖的光芒。