美国试管婴儿技术全解析:从PGS/PGD到新三代技术突破
美国试管婴儿技术凭借其高成功率与前沿创新,长期占据全球辅助生殖领域的领先地位。从早期的体外受精技术到如今的三代试管婴儿(PGT)技术,美国在胚胎筛查、基因诊断及个性化诊疗方面实现了多项突破,为不孕不育家庭及遗传病高风险人群提供了更精准的解决方案。

一、技术演进:从PGS/PGD到PGT的升级
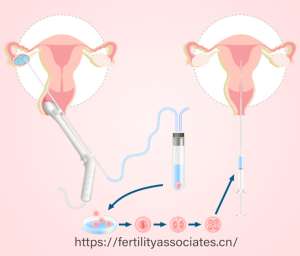
第三代试管婴儿技术的核心是胚胎植入前遗传学检测(PGT),其前身包括PGS(胚胎植入前染色体筛查)和PGD(胚胎植入前遗传学诊断)。
PGS:通过检测胚胎的染色体数目和结构异常,筛选出非整倍体胚胎,降低流产风险。
PGD:针对单基因遗传病(如地中海贫血、囊性纤维化)进行基因诊断,阻断致病基因的传递。
2025年,美国已将PGS/PGD整合为统一的PGT技术,并细分为:
PGT-A:检测胚胎染色体非整倍体(原PGS);
PGT-M:检测单基因遗传病(原PGD);
PGT-SR:筛查染色体结构异常(如易位、倒位)。
这一升级使技术流程更标准化,筛查范围扩大至23对染色体及5000余种单基因病,诊断准确率提升至83%以上。
二、技术突破:基因筛查精度与效率双提升
基因测序技术的革新
美国生殖中心普遍采用高通量测序(NGS)技术,结合CRISPR-Cas9基因编辑(临床实验阶段),可对胚胎进行单碱基分辨率的基因检测。例如,针对BRCA1/2基因突变(乳腺癌高风险)的筛查,准确率达99%以上。
胚胎培养与监测的智能化
时差胚胎监测系统(Time-Lapse):通过连续拍摄胚胎发育过程,AI算法可预测胚胎的发育潜能,筛选出着床率更高的胚胎。
玻璃化冷冻技术:胚胎复苏率稳定在95%以上,支持长期存储,为高龄女性及卵巢功能衰退患者提供更多治疗机会。
个性化促排卵方案
针对卵巢低反应患者(AMH1.2ng/ml),美国生殖中心采用微刺激或双重刺激方案,结合线粒体置换技术,使获卵数平均增加2.3枚,同时降低卵巢过度刺激综合征(OHSS)风险。
三、临床应用:高成功率与伦理保障
成功率分层数据
根据2025年新统计:
35岁以下女性:单周期活产率达65%-85%(部分机构如HRC生殖集团);
35-40岁女性:成功率50%-60%,通过子宫内膜容受性检测(ERA)可进一步提升着床率;
40岁以上女性:成功率约30%-40%,麻省推荐医院等机构通过免疫调节治疗,将反复移植失败患者的活产率提升至54%。
伦理与法律保障
美国所有辅助生殖技术需通过伦理委员会审查,确保符合社会价值观。
法律明确规定胚胎归属权,加州、内华达州等地允许商业助孕(需医学指征),但需通过律师确认法律合规性。
四、未来趋势:技术革新与伦理挑战并存
多基因评分技术
通过分析胚胎基因组,预测疾病风险及智力、运动能力等性状,实现“精准生育”。但这一技术面临伦理争议,目前仅限于研究阶段。
自动化与智能化
AI算法将进一步优化胚胎筛选、培养等环节,降低人为误差。例如,自动化的胚胎评级系统可实时调整培养环境参数,提高胚胎发育质量。
基因编辑的临床应用
CRISPR-Cas9技术可能用于治疗严重遗传病,但美国生殖医学协会(SART)严格限制其应用范围,禁止非医学目的的胚胎改造。
五、患者选择建议
优先选择高成功率机构
美国90%以上的生殖中心已普及PGT技术,建议选择具备Time-Lapse监测、AI胚胎评级系统的机构。
关注个性化服务
优质机构提供从基因检测、心理咨询到营养指导的全方位服务,并支持中文会诊、分期付款等便利措施。
理性看待技术局限性
尽管PGT技术可将高龄患者流产率从40%降至15%以下,但仍无法完全消除遗传风险。患者需充分了解技术原理,保持积极心态。
美国试管婴儿技术通过持续创新,已形成“高成功率、精准筛查、个性化服务”的核心优势。未来,随着基因编辑、AI等技术的进一步突破,美国将继续引领全球辅助生殖领域的发展,为更多家庭带来生育希望。