三代试管技术全揭秘:从技术原理到临床突破
三代试管婴儿技术(PGT,胚胎植入前遗传学检测)作为现代辅助生殖医学的巅峰之作,通过基因筛查技术显著提升了妊娠成功率并降低了遗传病风险。自1990年首例三代试管婴儿诞生以来,这项技术经历了从实验室探索到临床普及的跨越式发展,成为高龄产妇、遗传病家庭及反复流产患者的“生育救星”。
一、技术原理:从胚胎到基因的精准筛选
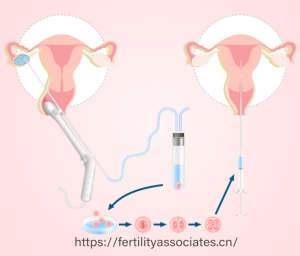
三代试管的核心在于胚胎植入前遗传学检测,即在体外受精后,对胚胎的遗传物质进行全面分析,筛选出染色体正常且无致病基因的胚胎进行移植。技术流程包括:
促排卵与取卵:通过药物刺激卵巢,获取多个成熟卵子,随后在超声引导下经阴道穿刺取卵。
体外受精与胚胎培养:卵子与精子在实验室结合形成受精卵,培养至囊胚阶段(第5-6天),此时胚胎细胞分化为滋养层细胞(未来形成胎盘)和内细胞团(未来形成胎儿)。
胚胎活检与基因检测:从滋养层细胞中提取5-8个细胞,通过高通量测序(NGS)技术检测染色体数目异常(如唐氏综合征)或单基因病(如地中海贫血)。
胚胎移植与妊娠确认:选择健康胚胎植入子宫,移植后14天通过血液HCG检测确认妊娠。
二、技术升级:从PGD到PGT的精准化革命
早期三代试管技术被称为胚胎植入前遗传学诊断(PGD),主要针对单基因病和染色体结构异常。随着技术迭代,PGD升级为PGT,并细分为三大类:
PGT-A(非整倍体筛查):检测胚胎染色体数目异常,适用于高龄产妇(≥38岁)及反复种植失败患者。
PGT-M(单基因病检测):针对明确遗传病家族史,如脊髓性肌萎缩症(SMA)、假肥大型肌营养不良(DMD)。
PGT-SR(结构重排检测):适用于染色体平衡易位、倒位携带者,可避免反复流产。
三、临床应用:从生育难题到健康新生
高龄生育:女性35岁后,卵子染色体非整倍体率从10%激增至50%。PGT-A技术可将非整倍体胚胎识别率提升至98%以上,显著降低流产风险。
遗传病阻断:地中海贫血高发地区(如广东、广西)的夫妇,通过PGT-M可避免后代患病。例如,某夫妇均为α-地中海贫血基因携带者,经PGT-M筛选后,成功诞下健康婴儿。
反复流产治疗:染色体异常是早期流产的主因(占比50%-60%)。PGT-SR技术可识别胚胎是否携带父母的结构重排,将反复流产率从70%降至10%以下。
肿瘤易感基因筛查:部分遗传性肿瘤(如BRCA1/2突变乳腺癌)可通过PGT-M规避。例如,某家族携带林奇综合征基因,经PGT-M后,后代未携带致病突变。
四、技术挑战与伦理边界
尽管PGT技术成熟,但仍面临挑战:
胚胎活检风险:囊胚期活检需取出5-8个滋养层细胞,可能影响胚胎发育。研究表明,活检后胚胎种植率下降约5%-10%。
检测局限性:嵌合体胚胎(部分细胞正常、部分异常)可能导致误诊。例如,某胚胎PGT-A结果正常,但孕中期羊水穿刺发现嵌合体,终选择终止妊娠。
伦理争议:PGT技术可能被用于非医学需要的性别选择(中国法律严格禁止),或引发“设计婴儿”担忧。例如,某夫妇试图通过PGT选择胚胎智商相关基因,被伦理委员会驳回。
五、未来展望:技术迭代与普惠化
单细胞多组学检测:结合DNA、RNA、表观遗传学分析,提升检测精度。例如,某研究通过单细胞转录组测序,预测胚胎发育潜能,将临床妊娠率提升至70%。
无创胚胎筛查:通过培养液中的游离DNA(cfDNA)进行非侵入式检测,避免活检损伤。目前技术灵敏度约80%,仍需优化。
成本下降与普惠:随着国产试剂盒研发(如华大基因的PGT-A试剂盒获批),检测费用从5万元降至3万元,预计未来3年将覆盖更多基层医院。
三代试管技术从基因层面重塑了生育医学的边界,为无数家庭带来了健康新生的希望。然而,技术发展需与伦理规范同步,确保在尊重生命尊严的前提下,为更多患者提供科学、安全、可负担的生育解决方案。