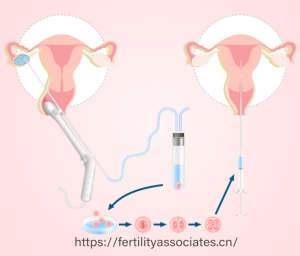
试管婴儿适用人群与禁忌症:谁适合做?谁需谨慎?
试管婴儿技术(IVF-ET)作为辅助生殖的核心手段,为众多不孕不育家庭带来生育希望。然而,其适用人群与禁忌症需严格评估,以确保技术应用的合理性与安全性。

一、适用人群:哪些情况适合选择试管婴儿?
女性因素
输卵管问题:输卵管堵塞、积水、发育不全或结扎术后导致精卵无法结合,占试管婴儿适应症的60%以上。例如,慢性盆腔炎、宫外孕术后双侧输卵管切除等患者,需通过体外受精解决生育难题。
排卵障碍:多囊卵巢综合征、卵巢功能减退或促排卵治疗无效者,可通过试管婴儿技术获取卵子。
子宫内膜异位症/子宫腺肌症:经药物治疗或人工授精失败后,试管婴儿可提高妊娠率。
免疫性不孕:如抗精子抗体阳性、抗子宫内膜抗体阳性等,常规治疗无效时可考虑试管婴儿。
男性因素
严重少弱精症:精子密度低于20×10⁶/mL或前向运动精子比例低于50%,常规人工授精失败后需行ICSI(卵胞浆内单精子注射)。
梗阻性无精症:通过睾丸或附睾穿刺获取精子,结合ICSI技术实现受精。
不明原因不孕
夫妻双方检查无异常,但未避孕未孕超过5年,或年龄≥35岁、不孕超过2年,可尝试试管婴儿。
遗传性疾病风险
夫妇一方携带致病基因(如地中海贫血、血友病),或染色体异常(如罗氏易位),需通过PGT(胚胎植入前遗传学检测)筛选健康胚胎。
高龄生育需求
女性年龄超过40岁,卵巢储备功能下降,自然妊娠率显著降低,可借助试管婴儿技术缩短备孕时间。
二、禁忌症:哪些情况需谨慎或避免试管婴儿?
女方身体条件限制
子宫缺失或功能丧失:先天性无子宫、子宫切除术后或严重宫腔粘连无法修复者,无法通过试管婴儿技术实现妊娠。
严重躯体疾病:心功能不全、重度高血压、糖尿病合并严重并发症等,妊娠可能危及生命,需经多学科评估后决定。
精神疾病:严重抑郁症、精神分裂症等,可能影响治疗配合度或妊娠期病情恶化。
感染与疾病风险
急性感染:泌尿生殖系统急性感染(如淋病、衣原体感染)或性传播疾病(如梅毒、HIV)未治愈者,需先治疗感染。
遗传性疾病:携带《母婴保健法》规定的禁止生育的遗传病(如某些显性遗传病),且无法通过PGT技术筛查者。
不良生活习惯与风险因素
酗酒、吸毒:酒精、毒品可能损害生殖细胞质量,增加胎儿畸形风险。
致畸物质暴露:近期接触放射性物质、致畸药物或化学毒物者,需待体内代谢完全后再行治疗。
伦理与法律限制
认知障碍:无法签署知情同意书或理解治疗风险者,需监护人代为决策。
生殖技术不耐受:对促排卵药物过敏或反复发生卵巢过度刺激综合征(OHSS)且无法耐受者。
三、技术选择与个体化方案
试管婴儿技术分为三代,需根据病因选择:
第一代(IVF):适用于输卵管性不孕、排卵障碍、子宫内膜异位症等。
第二代(ICSI):针对男性严重少弱精症、梗阻性无精症。
第三代(PGT):用于遗传病筛查、反复流产史或高龄胚胎染色体异常风险者。
四、决策建议:科学评估与风险沟通
全面检查:夫妻双方需完成染色体核型分析、传染病筛查、精液常规等,明确不孕原因。
多学科会诊:合并内科疾病者需心内科、内分泌科联合评估妊娠风险。
心理支持:不孕夫妇常伴随焦虑、抑郁情绪,需配合心理咨询提高治疗依从性。
试管婴儿技术并非“万能钥匙”,其适用性需结合医学指征、伦理规范与患者意愿综合判断。建议患者在正规生殖医学中心就诊,避免盲目追求技术而忽视潜在风险。