反复流产的“终极解决方案”:三代试管PGD技术深度解析
对于反复流产的女性而言,每一次妊娠失败都如同身心双重重击。当传统治疗手段陷入瓶颈时,三代试管婴儿技术中的胚胎植入前遗传学诊断(PGD)正以“精准阻断遗传风险”的核心优势,成为破解反复流产困局的关键武器。这项技术通过基因层面的筛查,从源头掐断因胚胎异常导致的流产链条,为无数家庭点亮生育希望。

一、反复流产的“隐形杀手”:胚胎染色体异常
临床数据显示,超过50%的早期自然流产与胚胎染色体异常直接相关。这些异常包括染色体数目异常(如21三体综合征)和结构异常(如平衡易位、缺失重复),即使胚胎勉强着床,也难以维持正常发育。例如,一对携带染色体平衡易位的夫妻,自然妊娠时胚胎染色体正常率仅1/18.其余胚胎或流产或携带严重缺陷。而传统试管婴儿技术仅解决“精卵结合”问题,无法筛选胚胎质量,导致部分患者反复移植失败。
二、PGD技术:胚胎植入前的“基因防火墙”
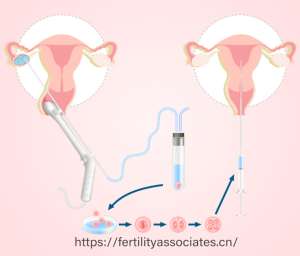
PGD技术的核心在于对胚胎进行单基因水平检测,其操作流程堪称精密:
囊胚活检:胚胎发育至囊胚阶段(约5-6天)时,从滋养层细胞(未来发育为胎盘)提取5-10个细胞,避免损伤内细胞团(胎儿主体);
全基因组扩增:通过技术手段将微量DNA放大至可检测量,解决单细胞检测难题;
基因位点分析:针对特定遗传病相关基因(如地中海贫血、血友病、脊髓性肌萎缩症等),采用新一代测序(NGS)技术扫描,精准定位致病突变。
以地中海贫血家庭为例,若夫妻均为β-地中海贫血携带者,PGD技术可筛选出不携带致病基因的胚胎移植,阻断疾病传递。北京协和医院2025年追踪研究显示,PGD技术使此类家庭活产率从自然妊娠的25%提升至68%,流产率从40%降至5%。
三、临床突破:从“赌概率”到“精准选择”
PGD技术的价值在反复流产群体中尤为凸显。针对不明原因反复流产(约50%与胚胎染色体异常相关),PGD可明确病因并筛选健康胚胎。例如,一位38岁女性经历4次自然流产,PGD检测发现其3枚胚胎中仅1枚染色体正常,移植后成功诞下健康婴儿。
对于高龄女性(≥35岁),PGD技术更具战略意义。40岁以上女性卵子染色体异常率超60%,PGD可将活产率从传统试管的22%提升至41%。上海交通大学医学院附属仁济医院案例显示,一位42岁女性通过PGD筛选的2枚正常胚胎移植后,顺利分娩双胞胎,彻底终结反复流产史。
四、技术边界与理性选择
尽管PGD技术显著降低流产风险,但其适用范围需严格界定:
明确指征:仅适用于染色体异常、单基因遗传病、性连锁疾病等遗传风险群体;
母体因素优先:若流产由子宫畸形、内分泌失调、免疫异常等引起,需先治疗原发病;
技术局限性:NGS对微小染色体片段(5Mb)检测仍有盲区,且胚胎数量、母体环境(如子宫内膜容受性)亦影响成功率。
反复流产的终结,需要技术突破与医学伦理的双重护航。PGD技术通过基因筛查为胚胎质量“上保险”,但生育成功仍依赖母体健康、心理状态等多因素协同。对于深陷流产阴影的家庭,建议先完善夫妻染色体、内分泌、免疫等检查,再在专业医生指导下制定个性化方案——科学的选择,方能让生命之花坚韧绽放。