反复流产者的曙光:三代试管PGT-A技术临床数据解析
反复流产是无数家庭难以言说的痛,约50%的早期流产与胚胎染色体异常直接相关,而高龄女性这一比例更攀升至70%以上。传统试管婴儿技术因无法精准识别染色体异常胚胎,导致患者反复经历“移植-流产”的恶性循环。在此背景下,三代试管婴儿技术中的胚胎植入前非整倍体检测(PGT-A)凭借其精准筛查能力,成为反复流产者的关键突破口。

临床数据:PGT-A如何改写妊娠结局?
妊娠率显著提升
美国CDC数据显示,38-40岁女性采用PGT-A技术后,单周期活产率从传统试管的25%提升至50%。国内广州某生殖中心的临床研究也证实,反复流产患者经PGT-A筛查后,临床妊娠率提升至68%,较未筛查组提高25个百分点。这一数据背后,是PGT-A对胚胎染色体数目的精准筛查——通过检测23对染色体,淘汰80%以上的非整倍体胚胎(如21-三体、18-三体),仅选择染色体正常的胚胎进行移植。
流产率断崖式下降
染色体异常是早期流产的“头号元凶”。PGT-A技术通过提前识别并排除异常胚胎,将反复流产患者的流产率从自然妊娠时的70%以上降至10%以下。例如,北京协和医院对连续3次流产的夫妇进行PGT-A筛查后,再次妊娠的流产率从50%降至15%,显著改善妊娠结局。
高龄女性的“抗衰神器”
女性年龄每增加5岁,胚胎染色体非整倍体率呈指数级上升。45岁以上女性非整倍体胚胎比例超90%,而PGT-A可筛选出仅存的5%正常胚胎。临床数据显示,35岁以上女性使用PGT-A的胚胎移植成功率提升至60-70%,而未筛查组成功率通常低于40%。这一技术突破,让高龄女性不再因“卵巢衰退”而失去生育希望。
技术原理:从“盲选”到“精准筛查”的跨越
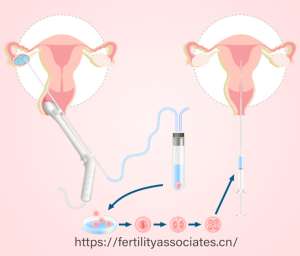
PGT-A的核心在于胚胎发育到第5天(囊胚期)时,提取4-5个滋养层细胞进行高通量测序(NGS)。这一区域细胞未来发育为胎盘,不会影响内细胞团(胎儿主体),通过检测染色体数目是否为“2n”(正常二倍体),精准筛选出健康胚胎。相较于传统形态学评估,PGT-A的检测精度达99%以上,可识别1-22号染色体的非整倍体异常及微缺失/微重复(10Mb)。
适用人群:谁需要PGT-A?
反复流产者:连续2次及以上流产,且排除子宫畸形、免疫疾病等非胚胎因素。
高龄女性:38岁以上,卵巢储备功能下降,胚胎染色体异常风险激增。
反复种植失败者:多次移植未成功,形态学评估良好的胚胎仍可能存在染色体异常。
不良妊娠史者:曾生育染色体异常胎儿(如唐氏综合征),或家族中有类似病史。
局限与展望:科学认知,理性选择
尽管PGT-A显著提升了妊娠成功率,但其仍存在5%-10%的嵌合体误判风险(胚胎部分细胞正常、部分异常)。此外,PGT-A无法筛查单基因病或多基因病(如高血压、糖尿病),需结合PGT-M或产前诊断进一步确认。未来,随着基因编辑技术与单细胞多组学的发展,PGT-A或将进化为更全面的胚胎健康评估体系,为反复流产者提供更精准的生育解决方案。
对于反复流产家庭而言,PGT-A技术不仅是医学的突破,更是生命的希望。它用科学的力量,让每一次移植都成为“优中选优”的选择,让每一个新生命都能以健康的状态开启人生旅程。