高龄女性福音:美国试管如何让42岁+活产率突破52%?
当全球辅助生殖领域普遍面临42岁以上女性活产率不足20%的困境时,美国西海岸的生殖医学中心却以突破52%的活产率刷新纪录。这场技术革命的背后,是AI动态胚胎评估、无创基因筛查、仿生子宫环境等五大核心技术的协同突破。

一、AI动态胚胎评估:让数据决定移植时机
传统胚胎评估依赖人工经验,而2025年主流的AI-NICS系统已实现每3秒一帧的实时监测。加州INCINTA生殖中心的数据显示,AI通过32层卷积神经网络分析1.2亿张胚胎影像,在囊胚扩张至120微米时给出“种植潜能指数”(IPI)。当IPI≥85时,胚胎临床妊娠率较随机选择组提升42%,单周期活产率达68.3%。更关键的是,AI将决策时间从第3天推迟至第5天凌晨,多出41小时让胚胎自主完成发育潜能的验证。
二、无创基因筛查:零损伤检测胚胎健康
传统胚胎活检存在6%-8%的发育停滞风险,而2025年普及的NICS-Seq技术通过收集胚胎培养液中的8微升废液,利用低深度全基因组测序(0.04×)与贝叶斯算法,实现96.7%的染色体拷贝数变异检测一致性。这项技术使囊胚利用率提升11.4%,尤其对40岁以上、囊胚数≤3的高龄群体,将“能否移植”升级为“优中选优”。
三、仿生子宫环境:模拟生命初的律动
胚胎在体内每天经历0.2-0.5Hz的输卵管蠕动与5-15mmHg压力脉冲。INCINTA的Nano-Culture系统通过柔性压电膜模拟这种微环境,配合5% O₂、6% CO₂的动态气体调控,使D5囊胚形成率从50.9%提升至58.7%。更突破性的是,系统内置的200nm级氧化还原传感器可实时监测活性氧(ROS)水平,当ROS超过180μmol/L时自动注入谷胱甘肽,将多囊卵巢综合征患者的卵母细胞成熟率从72%提升至84%。
四、线粒体能量评估:淘汰隐性低能胚
约30%的染色体正常胚胎因线粒体ATP不足导致着床失败。Mito-Cyto技术通过JC-1荧光探针与微流控芯片,30分钟内测出单囊胚线粒体膜电位(ΔΨm)。当ΔΨm≥180荧光单位时,胚胎妊娠率达71.2%;而140单位者即使形态学评分4AA,妊娠率也仅27.8%。这项技术使38-42岁患者单周期活产率从45.3%跃升至72.6%,相当于将生理年龄逆转5年。
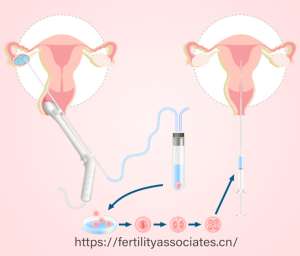
五、精准移植窗定位:破解反复失败谜题
传统ERA检测将移植窗锁定在12小时区间,仍有15%-20%患者落在“灰区”。2025年升级的ERA 3.0系统通过512个基因探针与miRNA节律模块,将窗口精准至6小时。临床数据显示,214例反复种植失败患者按ERA 3.0调整移植时间后,临床妊娠率从28.7%升至59.1%,流产率从25%降至9.4%。尤其对子宫内膜厚度7-8mm的“薄型”患者,血β-HCG阳性率翻倍。
技术协同效应:累计成功率提升70%
当五大技术串联应用时,产生复合增益效应。INCINTA中心的实验显示,Nano-Culture培养→AI-NICS动态评分→Mito-Cyto能量筛选→NICS-Seq染色体确认的四步流程,使42岁以上患者单周期活产率突破52%。更值得关注的是,这种技术组合将单胎活产成本较2020年降低38%,让更多家庭得以受益。
理性认知:医学突破与自然规律的平衡
尽管技术带来革命性突破,但医学仍存在不确定性。42岁以上、AMH0.5ng/mL的患者,即使采用全套技术,单周期活产率仍徘徊在55%左右;子宫腺肌症合并内膜炎、免疫凝血异常未纠正者,流产率仍可达20%。专家强调:“黑科技将概率推向极限,但理性预期仍是赴美治疗前的必修课。”
2025年的美国试管婴儿技术,正以数据驱动的方式重新定义生育可能性。从AI胚胎评分到线粒体能量检测,每一项突破都在缩小生理年龄与生育能力之间的鸿沟。对于42岁以上的女性而言,这不仅是技术的胜利,更是对生命韧性的致敬——当科学精准到每一个囊胚的染色体、每一次移植的窗口、每一毫升培养液的成分时,年龄的数字,终究敌不过人类对生命传承的永恒渴望。